La sécheresse oculaire : comment identifier cette maladie ?
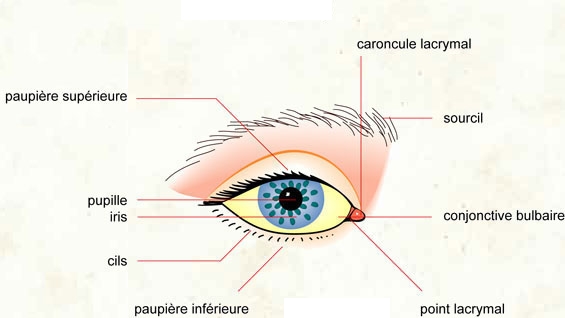
L’œil sec est un état pathologique de la surface oculaire qui peut provoquer une sensation de corps étranger dans les yeux, des brûlures et d’autres affections qui peuvent gâcher la qualité de vie. La fréquence de la sécheresse oculaire augmente avec l’âge, en présence d’autres pathologies, notamment des maladies rhumatismales et hormonales. Qu’est-ce que le syndrome de l’œil sec ? C’est une affection de l’une ou les deux yeux humains qui survient lorsque celui-ci n’est plus suffisamment humidifié pour…